نقص فيتامين د ، أو عوز فيتامين د يعرف بأنه المستوى الذي هو اقل من العادي . يحدث هذا النقص بشكل شائع عند الأشخاص الذين يعانون من عدم تعرضهم لأشعة الشمس بشكل كافٍ (خاصةً أشعة الشمس مع الأشعة فوق البنفسجية الكافية من النوع (UVB) ويمكن أن يكون نقص فيتامين د ناتجًا أيضًا عن عدم كفاية المدخول الغذائي من فيتامين د ، والاضطرابات التي تحد من امتصاص فيتامين د ، والحالات التي تضعف تحويل فيتامين د إلى مستقلبات نشطة بما في ذلك بعض اضطرابات الكبد والكلى والاضطرابات الوراثية .
يؤدي النقص إلى ضعف تمعدن العظام ، مما يؤدي إلى أمراض تليين العظام مثل الكساح عند الأطفال . ويمكن أن يؤدي أيضًا إلى تفاقم تلين العظام وهشاشة العظام لدى البالغين ، مما يؤدي إلى زيادة خطر كسور العظام . ضعف العضلات هو أيضا أحد الأعراض الشائعة لنقص فيتامين د ، مما يزيد من خطر السقوط وكسور العظام في البالغين . يرتبط نقص فيتامين (د) بتطور الفصام.
من مصادر فيتامين د أشعة الشمس فوق البنفسجية UVB وهي مصدر كبير للفيتامين د . وكذلك الأسماك الزيتيه مثل السلمون ، والرنجة ، و الماكريل ، و الفطر . وغالبًا ما يتم تدعيم الحليب بفيتامين (د) وفي بعض الأحيان يتم تدعيم الخبز والعصائر ومنتجات الألبان الأخرى بفيتامين (د) وأيضًا العديد من الفيتامينات المتعددة تحتوي الآن على فيتامين د بكميات مختلفة.
مستويات فيتامين د
عادة ما يتم تشخيص نقص فيتامين د عن طريق قياس تركيز 25-هيدروكسي فيتامين د في الدم ، وهو القياس الأكثر دقة لمخزون فيتامين د في الجسم . واحد نانوغرام لكل مليلتر (1 نانوغرام/ مل) ما يعادل 2.5 نانو مولات لكل لتر (2.5 نانو مولات / لتر).
- النقص الشديد : <12 نانوغرام / مل = <30 نانو مولات / لتر.
- النقص : <20 نانوغرام / مل = <50 نانو مولات / لتر.
- غير كافٍ : 20-29 نانوغرام / مل = 50-75 نانو مولات / لتر.
- طبيعي: 30-50 نانوغرام / مل = 75-125 نانو مولات / لتر.
تمنع مستويات فيتامين د التي تقع ضمن هذا المعدل الطبيعي الحالات السريرية لنقص فيتامين د بالإضافة تسمم فيتامين د أو سمية فيتامين (د).
اعراض نقص فيتامين د
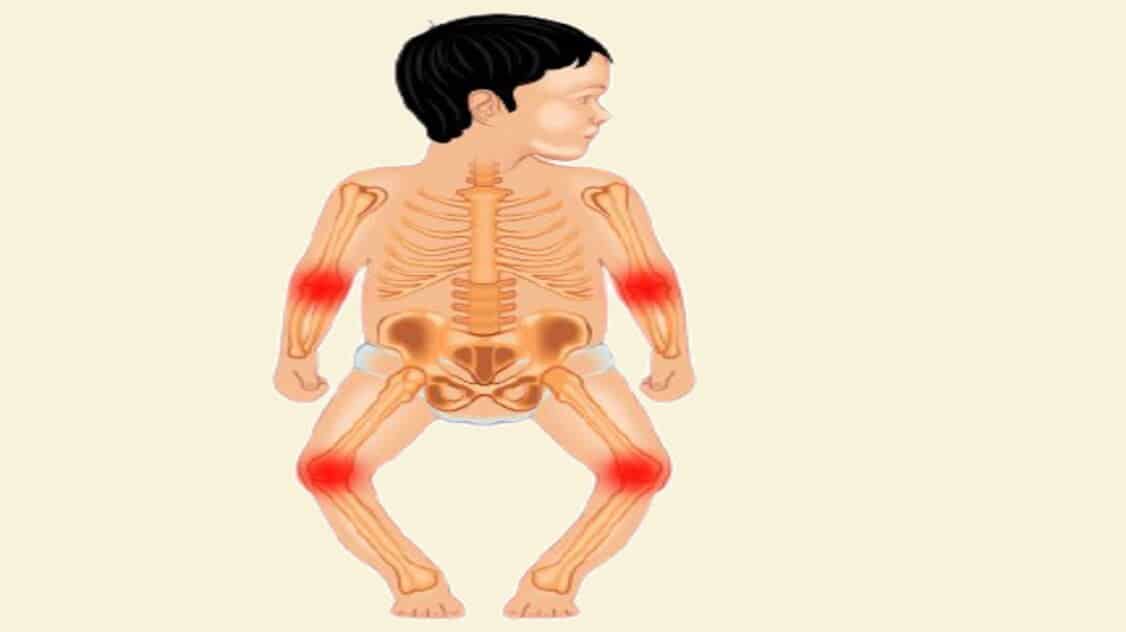
يمكن اكتشاف نقص فيتامين د فقط من خلال اختبارات الدم ، ولكنه سبب بعض أمراض العظام ويرتبط بحالات أخرى:
- الكساح هو مرض يصيب الأطفال ويتميز بإعاقة النمو وتشوه العظام الطويلة . أقدم علامة على نقص فيتامين د هي التاب القحفي ، تليين غير طبيعي أو ترقق في الجمجمة.
- تلين العظام ، اضطراب ترقق العظام يحدث حصريًا عند البالغين ويتميز بضعف العضلات وهشاشة العظام.
- هشاشة العظام ، وهي حالة تتميز بانخفاض كثافة المعادن في العظام وزيادة هشاشة العظام.
- زيادة خطر الاصابة بالكسور
- آلام العضلات ، والضعف ، والارتعاش (التحزُّم ) ،بسبب انخفاض الكالسيوم في الدم (نقص كالسيوم الدم ).
- التهاب دواعم السن ، فقدان العظام الالتهابي الموضعي الذي قد يؤدي إلى فقدان الأسنان
- تسمم الحمل : هناك ارتباط بين نقص فيتامين (د) والنساء المصابات بمقدمات الارتعاج أثناء الحمل . العلاقة الدقيقة لهذه الحالات ليست مفهومة جيدًا . قد يؤثر نقص فيتامين د للأمهات على الطفل ، مما يتسبب في مرض واضح في العظام منذ ما قبل الولادة وتلف في جودة العظام بعد الولادة.
- التهابات الجهاز التنفسي و COVID-19 : قد يؤدي نقص فيتامين د إلى زيادة خطر الإصابة بعدوى الجهاز التنفسي الحادة ومرض الانسداد الرئوي المزمن . أشارت الدراسات الناشئة وجود صلة بين نقص فيتامين د وأعراض COVID-19 . وأظهرت مراجعة أن نقص فيتامين د لا يرتبط بارتفاع فرصة الإصابة بـ COVID -19 ، ولكنه يرتبط بزيادة شدة المرض ، بما في ذلك زيادات بنسبة 80 ٪ في معدلات الاستشفاء والوفيات.
- الفصام : يرتبط نقص فيتامين (د) بتطور الفصام . يعاني الأشخاص المصابون بمرض انفصام الشخصية عمومًا من مستويات أقل من فيتامين (د) عوامل الخطر البيئي المرتبطة بانفصام الشخصية في الولادة، العرض، و الهجرة، جميعها تؤدي إلى نقص فيتامين د كما تفعل غيرها من الظروف الصحية مثل سمنة الأمهات . فيتامين د ضروري للتطور الطبيعي للجهاز العصبي . يمكن أن يتسبب نقص فيتامين د لدى الأمهات في حدوث عيوب في النمو العصبي قبل الولادة ، والتي تؤثر على النقل العصبي وتغير إيقاعات الدماغ واستقلاب الدوبامين . وجدت مستقبلات فيتامين د ، CYP27B1 و CYP24A1 في مناطق مختلفة من الدماغ ، مما يدل على أن فيتامين د هو هرمون عصبي ، وهرمون عصبي ضروري لنمو الدماغ ووظائفه الطبيعية . الالتهاب كعامل مسبب لمرض انفصام الشخصية يتم كبحه عادة بفيتامين د.
اسباب نقص فيتامين د
تعد قلة تعرض الجلد لأشعة الشمس سببًا شائعًا لنقص فيتامين د . وقد يكون لدى الأشخاص ذوو البشرة الداكنة مع زيادة كميات الميلانين انخفاض في إنتاج فيتامين د . يمتص الميلانين الأشعة فوق البنفسجية B من الشمس ويقلل من إنتاج فيتامين د . يمكن للواقي من الشمس أن يقلل أيضًا من إنتاج فيتامين د . وقد تؤدي الأدوية إلى تسريع عملية التمثيل الغذائي لفيتامين د ، مما يتسبب في حدوث نقص .
أمراض الكبد : الكبد مطلوب لتحويل فيتامين د إلى 25 هيدروكسي فيتامين د . هذا مستقلب غير نشط لفيتامين (د) ولكنه مكون ضروري (لبنة البناء) لخلق النوع النشط من فيتامين د.
أمراض الكلى : الكلى مسؤولة عن تحويل 25-هيدروكسي فيتامين د إلى 1،25-هيدروكسي فيتامين د . هذا هو النوع النشط لفيتامين د في الجسم . يقلل مرض الكلى من تكوين 1،25 هيدروكسي فيتامين د ، مما يؤدي إلى نقص تأثير فيتامين د.
قد تساهم أيضًا الظروف المعوية التي تؤدي إلى سوء امتصاص العناصر الغذائية في نقص فيتامين د عن طريق تقليل كمية فيتامين د التي يتم امتصاصها عن طريق النظام الغذائي . بالإضافة إلى ذلك ، قد يؤدي نقص فيتامين د إلى انخفاض امتصاص الأمعاء للكالسيوم ، مما يؤدي إلى زيادة إنتاج مثبطات العظم التي قد تكسر نسيج عظام الشخص .
في حالات نقص الكالسيوم ، سيترك الكالسيوم العظام وقد يؤدي إلى فرط نشاط جارات الدرق الثانوي ،وهي استجابة من الجسم لزيادة مستويات الكالسيوم في الدم . يقوم الجسم بذلك عن طريق زيادة امتصاص الكلى للكالسيوم والاستمرار في امتصاص الكالسيوم من العظام . إذا استمر هذا الأمر لفترة طويلة ، فقد يؤدي ذلك إلى هشاشة العظام عند البالغين والكساح عند الأطفال.
عوامل الخطر
الأشخاص الأكثر عرضة للإصابة بنقص فيتامين د هم الأشخاص الذين يتعرضون قليلاً لأشعة الشمس . يمكن أن تحد بعض المناخات وعادات اللباس وتجنب التعرض للشمس واستخدام الكثير من واقيات من الشمس من إنتاج فيتامين د .
العمر
يكون كبار السن أكثر عرضة للإصابة بنقص فيتامين د بسبب مجموعة من عوامل الخطر المتعددة ، بما في ذلك : انخفاض التعرض لأشعة الشمس ، وانخفاض تناول فيتامين د في النظام الغذائي ، وانخفاض سماكة الجلد مما يؤدي إلى مزيد من انخفاض امتصاص فيتامين د من ضوء الشمس.
نسبة الدهون
نظرًا لأن فيتامين د 3 (كولي كالسيفيرول) وفيتامين د 2 (إرغوكالسيفيرول) قابلان للذوبان في الدهون ، يحتاج البشر والحيوانات الأخرى ذات الهيكل العظمي إلى تخزين بعض الدهون . بدون الدهون ، سيجد الحيوان صعوبة في امتصاص فيتامين د 2 وفيتامين د 3 كلما انخفضت نسبة الدهون ، زادت مخاطر نقص الفيتامين ، وهو ما يحدث في بعض الرياضيين الذين يسعون إلى الحصول على أقصى قدر من النحافة.
سوء التغذية
على الرغم من أن الكساح وتلين العظام أصبحا الآن نادرًا في بعض بلدان العالم ، إلا أن تفشي لين العظام في بعض مجتمعات المهاجرين شمل النساء اللواتي يبدو أنهن تعرضن لضوء الشمس في النهار يرتدين ملابس غربية تقليدية .
وجود بشرة داكنة وتقليل التعرض لأشعة الشمس لا ينتج عنه الكساح إلا إذا انحرف النظام الغذائي عن النمط الغربي من الحيوانات آكلة اللحوم التي تتميز بتناول كميات كبيرة من اللحوم والأسماك و البيض ، وانخفاض تناول الحبوب عالية الاستخراج .
في البلدان المشمسة حيث يحدث الكساح بين الأطفال الصغار والأطفال الأكبر سنًا (المراهقين) ، يُعزى نقص فيتامين د إلى انخفاض مدخول الكالسيوم الغذائي . وهذه صفه من صفات الأنظمة الغذائية القائمة على الحبوب مع وصول محدود إلى منتجات الألبان .
كان الكساح في السابق مشكلة صحية عامة رئيسية بين سكان الولايات المتحدة . في دنفر ، حيث تكون الأشعة فوق البنفسجية أقوى بحوالي 20٪ من مستوى سطح البحر على نفس خط العرض ، يعاني ما يقرب من 500 طفل من كساح خفيف في أواخر عشرينيات القرن الماضي .
تزامنت زيادة نسبة البروتين الحيواني في النظام الغذائي الأمريكي في القرن العشرين إلى جانب زيادة استهلاك الحليب المدعم بكميات صغيرة نسبيًا من فيتامين د مع انخفاض كبير في عدد حالات الكساح .
ومع ذلك ، أظهرت إحدى الدراسات التي أجريت على أطفال في مستشفى في أوغندا عدم وجود فرق كبير في مستويات فيتامين (د) للأطفال الذين يعانون من سوء التغذية مقارنة بالأطفال غير المصابين بسوء التغذية .
نظرًا لأن كلا المجموعتين كانتا في خطر بسبب تصبغ الجلد الداكن ، فقد كان لدى المجموعتين نقص فيتامين د . لا يبدو أن الحالة الغذائية تلعب دورًا في هذه الدراسة.
السمنة
هناك خطر متزايد للإصابة بنقص فيتامين د عند الأشخاص الذين يعانون من زيادة الوزن أو السمنة بناءً على قياس مؤشر كتلة الجسم (BMI) . العلاقة بين هذه الحالات غير مفهومة جيدًا . هناك عوامل مختلفة يمكن أن تسهم في هذه العلاقة ، وخاصة النظام الغذائي والتعرض لأشعة الشمس .
بدلاً من ذلك ، يكون فيتامين د قابل للذوبان في الدهون ، وبالتالي يمكن تخزين الكميات الزائدة في الأنسجة الدهنية واستخدامها خلال فصل الشتاء ، عندما يكون التعرض للشمس محدودًا.
التعرض للشمس
يمكن أن يؤدي استخدام واقي الشمس مع عامل حماية من الشمس يبلغ 8 إلى تثبيط أكثر من 95 ٪ من إنتاج فيتامين د في الجلد . ولكن من الناحية العملية ، يتم استخدام واقي الشمس بحيث يكون له تأثير ضئيل على حالة فيتامين د .
من غير المحتمل أن تتأثر حالة فيتامين د في أستراليا ونيوزيلندا بالحملات التي تدعو إلى الوقاية من أشعة الشمس . بدلاً من ذلك ، فإن ارتداء الملابس يكون أكثر فعالية في تقليل كمية الجلد المعرض للأشعة فوق البنفسجية وتقليل تخليق فيتامين د الطبيعي .
ترتبط الملابس التي تغطي جزءًا كبيرًا من الجلد ، عند ارتدائها على أساس ثابت ومنتظم ، مثل البرقع ، بانخفاض مستويات فيتامين د وزيادة انتشار نقص فيتامين د.
المناطق البعيدة عن خط الاستواء لها تباين موسمي مرتفع في كمية وكثافة ضوء الشمس . في المملكة المتحدة ، وجد أن انتشار حالة انخفاض فيتامين د في الأطفال والمراهقين أعلى في فصل الشتاء منه في الصيف . تلعب عوامل نمط الحياة مثل العمل في الأماكن المغلقة مقابل العمل في الهواء الطلق والوقت الذي تقضيه في الترفيه في الهواء الطلق دورًا مهمًا.
بالإضافة إلى ذلك ، ارتبط نقص فيتامين د بالتوسع الحضري من حيث تلوث الهواء ، الذي يحجب الأشعة فوق البنفسجية ، وزيادة عدد العاملين في الداخل . يتعرض كبار السن عمومًا لضوء أقل من الأشعة فوق البنفسجية بسبب العلاج في المستشفى ، وعدم الحركة ، والإقامة في المؤسسات ، والبقاء في المنزل ، مما يؤدي إلى انخفاض مستويات فيتامين د.
البشرة الداكنة
قد يؤدي انخفاض تصبغ الأشخاص ذوي البشرة الفاتحة إلى ارتفاع مستويات فيتامين د ، بسبب الميلانين الذي يعمل مثل واقي من الشمس ، قد يكون لدى الأشخاص ذوي البشرة الداكنة مستويات نقص فيتامين د مرتفعه . من الضروري أن يكون التعرض للشمس أكبر بثلاثة إلى خمسة أضعاف للأشخاص ذوي البشرة الداكنة وذلك لإنتاج بشكل طبيعي نفس كمية فيتامين د مثل الأشخاص الذين لديهم بشرة افتح (بشرة بيضاء) .
سوء الامتصاص
معدلات نقص فيتامين د تكون أعلى بين الأشخاص الذين يعانون من مرض الاضطرابات الهضمية غير المعالجه ، ومرض التهاب الأمعاء ، وقصور البنكرياس الخارجي الناتج عن التليف الكيسي ، ومتلازمة الأمعاء القصيرة ، وهذه الامراض يمكن أن تؤدي جميعها إلى مشاكل سوء الامتصاص . كما أن نقص فيتامين د أكثر شيوعًا بعد الإجراءات الجراحية التي تقلل الامتصاص من الأمعاء ، بما في ذلك إجراءات إنقاص الوزن.
الأمراض الخطيرة
يرتبط نقص فيتامين د بزيادة معدل الوفيات في الأمراض الخطيرة . الأشخاص الذين يتناولون مكملات فيتامين د قبل دخولهم للعناية المركزة هم أقل عرضة للوفاة من الأشخاص الذين لا يتناولون مكملات فيتامين د . بالإضافة إلى ذلك ، تنخفض مستويات فيتامين د أثناء الإقامة في العناية المركزة . فيتامين د 3 (كولي كالسيفيرول) أو الكالسيتريول الذي يُعطى عن طريق الفم قد يقلل من معدل الوفيات آثار سلبية كبيرة.
التشخيص
عادةً ما يستخدم تركيز الكالسيفيديول في الدم ، والذي يُطلق عليه أيضًا اسم 25-هيدروكسي فيتامين د (ويُختصر 25 OH) D) ، لتحديد حالة فيتامين د . يتم تحويل معظم فيتامين د إلى (OH25) D في الدم ، مما يعطي صورة دقيقة عن حالة فيتامين د .
لا يُستخدم مستوى المصل 1،25(OH D) عادةً لتحديد حالة فيتامين د لأنه غالبًا ما يتم تنظيمه بواسطة هرمونات أخرى في الجسم مثل هرمون الغدة الجار درقية . يمكن أن تظل مستويات 1،25 (OH D) طبيعية حتى عندما يعاني الشخص من نقص فيتامين د .
مستوى المصل 25 (OH D) هو الاختبار المعملي المطلوب لتحديد ما إذا كان الشخص يعاني من نقص أو نقص في فيتامين د . يعتبر أيضًا من المعقول علاج الأشخاص المعرضين للخطر بمكملات فيتامين (د) دون التحقق من مستوى 25 (OH D) في الدم ، حيث لم يتم الإبلاغ عن حدوث سمية فيتامين د إلا نادرًا.
يُعتقد أن مستويات 25 (OH D) التي تزيد باستمرار عن 200 نانو جرام لكل ملليلتر (ng/mL) (أو 500 نانو مول لكل لتر ، nmol/L) من المحتمل أن تكون سامة ، على الرغم من البيانات من البشر وهي متفرقه . عادة ما تنتج سمية فيتامين د عن تناول المكملات بكميات زائدة .
وغالبًا ما يكون فرط كالسيوم الدم هو سبب الأعراض ، وعادة ما توجد مستويات 25 (OH D) أعلى من 150 نانوغرام/ مل (375 نانومولات / لتر) ، على الرغم من أنه في بعض الحالات قد يبدو أن مستويات 25 (OH D) تكون طبيعية . يوصى بالقياس الدوري للكالسيوم في الدم لدى الأشخاص الذين يتلقون جرعات كبيرة من فيتامين د.
الفحص
التوصية الرسمية الصادرة عن فرقة العمل المعنية بالخدمات الوقائية بالولايات المتحدة هي أنه بالنسبة للأشخاص الذين لا يندرجون ضمن فئة السكان المعرضين للخطر والذين لا تظهر عليهم أعراض ، لا توجد أدلة كافية لإثبات وجود أي فائدة في فحص نقص فيتامين د.
علاج نقص فيتامين د
في الولايات المتحدة وكندا اعتبارًا من عام 2016 ، تبلغ كمية فيتامين د الموصى بها 400 وحدة دولية يوميًا للأطفال ، و 600 وحدة دولية يوميًا للبالغين ، و 800 وحدة دولية يوميًا للأشخاص الذين تزيد أعمارهم عن 70 عامًا .
وتوصي جمعية طب الأطفال الكندية بأن تفكر النساء الحوامل أو المرضعات في تناول 2000 وحدة دولية يوميًا ، وأن يتلقى جميع الأطفال الذين يتم إرضاعهم بشكل حصري مكمل 400 وحدة دولية يوميًا ، وأن يحصل الأطفال الذين يعيشون شمال 55 درجة شمالًا على 800 وحدة دولية يوميًا من أكتوبر إلى أبريل.
يعتمد علاج نقص فيتامين د على شدة النقص . يتضمن العلاج مرحلة علاج أولية بجرعة عالية حتى الوصول إلى مستويات المصل المطلوبة ، تليها المحافظة على المستويات المكتسبة . كلما انخفض تركيز المصل 25 OH D قبل العلاج ، كلما زادت الجرعة المطلوبة للوصول بسرعة إلى مستوى مصل مقبول.
يمكن إعطاء العلاج الأولي بجرعة عالية على أساس يومي أو أسبوعي أو يمكن إعطاؤه في نوع جرعة واحدة أو عدة جرعات مفردة (المعروف أيضًا باسم علاج Stoss ، من الكلمة الألمانية “Stoß” التي تعني الدفع ).
تختلف وصفات العلاج ، ولا يوجد إجماع حتى الآن على أفضل السبل للوصول إلى مستوى مصل أفضل . في حين أن هناك أدلة على أن فيتامين د 3 يرفع 25 (OH D) في الدم بشكل أكثر فعالية من فيتامين د 2 ، وتشير أدلة أخرى إلى أن فيتامين د 2 و د 3 متساويان في الحفاظ على حالة 25 (OH D).
المرحلة الأولية
جرعة يومية أو أسبوعية أو شهرية
لعلاج الكساح ، أوصت الأكاديمية الأمريكية لطب الأطفال (AAP) أن يتلقى المرضى الأطفال علاجًا أوليًا لمدة شهرين إلى ثلاثة أشهر من العلاج “بجرعة عالية” من فيتامين د . في هذا النظام ، تبلغ الجرعة اليومية من الكولي كالسيفيرول 1000 وحدة دولية للمواليد الجدد ، و 1000 إلى 5000 وحدة دولية للرضع الذين تتراوح أعمارهم بين شهر واحد و12 شهرًا ، و 5000 وحدة دولية للمرضى الذين تزيد أعمارهم عن سنة واحدة.
للبالغين ، في مراجعة 2008 / 2009 تم التوصية بجرعات 1000 وحدة دولية من كولي كالسيفيرول لكل 10 نانوغرام/مل لزيادة المصل ، ويتم إعطاؤها يوميًا على مدى شهرين إلى ثلاثة أشهر . وفي إرشادات أخرى مقترحة لجرعة تحميل الكولي كالسيفيرول للبالغين الذين يعانون من نقص فيتامين د ، يتم إعطاء جرعة أسبوعية ، تصل إلى الكمية الإجمالية التي تتناسب مع زيادة المصل المطلوبة (حتى مستوى 75 نانومتر / لتر) ضمن حدود معينة لوزن الجسم.
وفقًا للبيانات والممارسات الجديدة ذات الصلة بمستويات فيتامين (د) في عموم السكان في فرنسا لتحديد الحالة المثلى لفيتامين (د) وتكرار الجرعات المتقطعة للمكملات ، يجب على المرضى المصابين بهشاشة العظام أو المعرضين لخطر كبير للإصابة بهشاشة العظام ونقص فيتامين د البدء في تناول المكملات مع تكون مرحلة التحميل من 50000 وحدة دولية أسبوعيًا من فيتامين (د) لمدة 8 أسابيع في المرضى الذين لديهم مستويات أقل من 20 نانوغرام/مل و 50000 وحدة دولية أسبوعيًا لمدة 4 أسابيع في المرضى الذين تتراوح مستوياتهم بين 20 و 30 نانوغرام/ مل .
وبعد ذلك ، يجب وصف المكملات طويلة الأجل على أنها 50000 وحدة دولية شهريًا . في حالة توفر الأنواع الصيدلانية المناسبة للمكملات اليومية ، يمكن للمرضى الذين يظهرون التزامًا جيدًا بالعلاج أن يأخذوا جرعة يومية محددة بناءً على مستوى 25 (OH D).
حتى الآن ، لا توجد بيانات ثابته تشير إلى النظام المثالي لمكملات فيتامين د ، ولا تزال مسألة الوقت المثالي بين الجرعات محل نقاش . أجريت دراسة على النساء المسنات لمقارنة فعالية وسلامة جرعة يومية من 1500 وحدة دولية بجرعة أسبوعية من 10500 وحدة دولية وإلى جرعة من 45000 وحدة دولية تعطى كل 28 يومًا لمدة شهرين.
وخلصوا إلى أن التكميل بفيتامين د يمكن تحقيقه بالتساوي مع تكرار الجرعات اليومية أو الأسبوعية أو الشهرية . وتم نشر دراسة أخرى تقارن المكملات اليومية والأسبوعية والشهرية لفيتامين (د) في المرضى الذين يعانون من نقص في فيتامين (د) وذكرو عن فعالية متساوية قدرها 1000 وحدة دولية تؤخذ يوميًا ، و 7000 وحدة دولية تؤخذ أسبوعيًا ، و 30 ألف وحدة دولية تؤخذ شهريًا .
ومع ذلك ، تختلف هذه النتائج الثابته عن تقرير Chel et al . حيث كانت الجرعة اليومية أكثر فعالية من الجرعة الشهرية . في هذه الدراسة ، يمكن أن يكون حساب الامتثال موضع تساؤل ، حيث تم حساب عينات عشوائية فقط من الأدوية المرتجعة .
وفي دراسة أجرتها De Niet et al . تم اختيار 60 شخصًا يعانون من نقص فيتامين د بصورة عشوائية لتلقي 2000 وحدة دولية من فيتامين د 3 يوميًا أو 50000 وحدة دولية شهريًا . وذكرو عن فعالية مماثلة لتكرار الجرعتين ، حيث توفر الجرعة الشهرية تطبيعًا أسرع لمستويات فيتامين د.
العلاج بجرعة واحدة
يتم استخدام العلاج بجرعة واحدة على سبيل المثال إذا كانت هناك مخاوف بشأن امتثال المريض . يمكن إعطاء العلاج بجرعة واحدة على شكل حقنة ، ولكن تعطى عادةً في شكل دواء عن طريق الفم.
جرعات فيتامين د ووجبات الطعام
قد يكون وجود وجبة ومحتوى الدهون في تلك الوجبة مهمًا أيضًا . نظرًا لأن فيتامين (د) قابل للذوبان في الدهون ، فمن المفترض أن يتحسن الامتصاص إذا طُلب من المرضى تناول مكملاتهم الغذائية مع الوجبة .
رايموندو وآخرون . أجرو دراسات مختلفة تؤكد أن الوجبة الغنية بالدهون تزيد من امتصاص فيتامين D3 كما تم قياسه بواسطة المصل 25 (OH D) .
وأشار تقرير سريري إلى أن مستويات 25 (OH D) في الدم زادت بمعدل 57 ٪ على مدى شهرين إلى ثلاثة أشهر في 17 مريضًا بالعيادة بعد أن تم توجيههم بتناول جرعتهم المعتادة من فيتامين د مع أكبر وجبة في اليوم .
وخلصت دراسة أخرى أجريت على 152 من الرجال والنساء الأصحاء إلى أن الأنظمة الغذائية الغنية بالأحماض الدهنية الأحادية غير المشبعة قد تحسن من فعالية مكملات فيتامين د 3 وأن تلك الغنية بالأحماض الدهنية المتعددة غير المشبعة قد تقلل من فعالية مكملات فيتامين د 3 .
وفي دراسة أخرى قام بها Cavalier E . تلقى 88 شخصًا جرعة واحدة عن طريق الفم من 50000 وحدة دولية من فيتامين 3D مذابة في محلول زيتي على شكل أمبولين يحتوي كل منهما على 25000 وحدة دولية مع أو بدون معيار عالي الدهون في وجبة افطار. لم يلاحظ فرق معنوي بين ظروف الصيام والاكل (مع الاكل وبدون الاكل).
مرحلة المحافظه
بمجرد الوصول إلى مستوى المصل المطلوب ، سواء كان ذلك بجرعة يومية أو أسبوعية أو شهرية عالية أو بجرعة واحدة ، تدعو توصية الأكاديمية الأمريكية لطب الأطفال (AAP) إلى مكملات محافظة 400 وحدة دولية لجميع الفئات العمرية ، مع مضاعفة هذه الجرعة للرضع الخدج ، والرضع ذوي البشرة الداكنة ، والأطفال الذين يقيمون في مناطق محدودة التعرض لأشعة الشمس (أكثر من 37.5 درجة على خط العرض) ، والمرضى الذين يعانون من السمنة ، والأشخاص الذين يتناولون بعض الأدوية.
حالات خاصة
للحفاظ على مستويات الكالسيوم في الدم ، تُعطى الجرعات العلاجية من فيتامين د أحيانًا (تصل إلى 100000 وحدة دولية أو 2.5 ملغ يوميًا) للمرضى الذين تمت إزالة الغدد الجار درقية لهم و غالبًا ما يحتاج مرضى غسيل الكلى الذين عانوا من فرط نشاط جارات الدرق العالي لها ، ولكن أيضًا للمرضى الذين يعانون من فرط نشاط جارات الدرقية الأولي) أو مع قصور الدريقات . قد يحتاج المرضى المصابون بأمراض الكبد المزمنة أو اضطرابات سوء الامتصاص المعوي أيضًا إلى جرعات أكبر من فيتامين د (تصل إلى 40000 وحدة دولية أو 1 مجم (1000 ميكروغرام) يوميًا.
في علم الأوبئة
تختلف النسبة المئوية المقدرة للأشخاص المصابين بنقص فيتامين (د) بناءً على البداية المستخدمة لتحديد النقص.
تختلف التوصيات الخاصة بمستويات 25 (OH D) في مصل الدم باختلاف الهيئات المؤسسية ، وربما تختلف بناءً على عوامل مثل العمر ؛ وتعتمد حسابات وبائيات نقص فيتامين د على المستوى الموصى به المستخدم.
حدد تقرير معهد الطب (IOM) لعام 2011 مستوى الاكتفاء عند 20 نانوغرام / مل (50 نانومول / لتر) ، في حين حددت جمعية الغدد الصماء في نفس العام مستويات مصل كافية عند 30 نانوغرام / مل وحددت جمعيات اخرى المستوى على أنه مرتفع 60 نانوغرام / مل . اعتبارًا من عام 2011 ، استخدمت معظم المختبرات المرجعية معيار 30 نانوغرام / مل.
بتطبيق معيار المنظمة الدولية للهجرة على بيانات NHANES حول مستويات المصل ، للفترة من 1988 إلى 1994 ، كان 22٪ من سكان الولايات المتحدة يعانون من نقص ، و 36٪ كانوا أيضا يعانون من نقص للفترة بين 2001 و 2004 ؛ وبتطبيق معيار جمعية الغدد الصماء ، كان 55٪ من سكان الولايات المتحدة يعانون من نقص بين عامي 1988 و 1994 ، و 77٪ يعانون من نقص في الفترة ما بين 2001 و 2004.
في عام 2011 ، طبقت مراكز السيطرة على الأمراض والوقاية منها معيار المنظمة الدولية للهجرة على بيانات NHANES حول مستويات المصل التي تم جمعها بين عامي 2001 و 2006 ، وقررت أن 32٪ من الأمريكيين كانوا يعانون من نقص خلال تلك الفترة (8٪ معرضون لخطر النقص ، و 24٪ معرضون لخطر . من عدم الكفاية).
في التاريخ
حدد إدوارد ميلانبي دور النظام الغذائي في تطوير الكساح بين عامي 1918 و 1920 . وفي عام 1921 ، حدد إلمر ماكولوم مادة مضادة للرشاكيت توجد في بعض الدهون التي يمكن أن تمنع الكساح . ولأن الفيتامين الرابع حدد المادة المكتشفة حديثا ، فقد أطلق عليه فيتامين د . وقد منحت جائزة نوبل في الكيمياء في عام 1928 لأدولف ويندوس ، الذي اكتشف الستيرويد 7 ديهيدروكوليستيرول ، والسلائف من فيتامين D.
قبل تدعيم منتجات الألبان بفيتامين د ، كان الكساح يمثل مشكلة صحية عامة رئيسية . في الولايات المتحدة ، وتم تعزيز الحليب بـ 10 ميكروجرام (400 وحدة دولية) من فيتامين د لكل لتر منذ ثلاثينيات القرن الماضي ، مما أدى إلى انخفاض كبير في عدد حالات الكساح.
الأبحاث
تم إجراء قدر كبير من الأبحاث لفهم ما إذا كانت المستويات المنخفضة من فيتامين د قد تسبب أو تكون نتيجة لحالات أخرى من الامراض.
تشير بعض الأدلة إلى أن نقص فيتامين د قد يكون مرتبطًا بنتائج أسوأ لبعض أنواع السرطان ، ولكن الأدلة غير كافية للتوصية بفيتامين د للأشخاص المصابين بالسرطان . إن تناول مكملات فيتامين د ليس له تأثير كبير على مخاطر الإصابة بالسرطان . ومع ذلك ، يبدو أن فيتامين د 3 يقلل من خطر الوفاة من السرطان ولكن توجد مخاوف بشأن جودة البيانات.
يُعتقد أن نقص فيتامين د يلعب دورًا في التسبب في مرض الكبد الدهني غير الكحولي.
أشارت بعض الدراسات إلى أن نقص فيتامين د قد يرتبط بضعف وظيفة المناعة . قد يواجه الأشخاص المصابون بنقص فيتامين د صعوبة في مكافحة أنواع معينة من العدوى . كما يُعتقد أيضًا أنه يرتبط بأمراض القلب والأوعية الدموية ، و مرض السكري من النوع الأول ، و مرض السكري من النوع الثاني ، وبعض أنواع السرطان . كما وشهدت دراسات المراجعة أيضًا ارتباطًا بين نقص فيتامين د و مقدمات الارتعاج (تسمم الحمل) .